Así es cómo el COVID-19 puede dañar los pulmones a largo plazo / COVID-19 Can Cause Lasting Lung Damage – 3 Ways Long COVID Patients’ Respiration Can Suffer
Con fatiga y dificultad para respirar entre los principales síntomas, el COVID prolongado afecta a uno de cada cinco adultos recuperados de la infección, generándoles dificultades tanto para hacer ejercicio como para sus actividades diarias. Cuáles son las tres principales causas
Neumonólogos y médicos clínicos que reciben a sus pacientes para sus controles de salud escuchan a diario historias de personas recuperadas hace meses de una infección por SARS-CoV-2 que experimentan síntomas a largo plazo, que afectan su calidad de vida.
El llamado long COVID, COVID prolongado o síndrome post COVID nuclea a un variado número de síntomas y afecciones en órganos que van más allá del sistema respiratorio y que son propias del cuadro inflamatorio sistémico que provoca el coronavirus en el organismo.
El cuadro afecta a uno de cada cinco adultos recuperados de la infección viral, lo que, a dos años y cinco meses de declarada la pandemia por COVID-19, ya lo ubica como un problema de salud pública en sí mismo, más allá del propio coronavirus. Es que aunque las personas hayan sobrevivido a la fase de mayor riesgo para la vida de la enfermedad, aún tienen que lidiar con secuelas que les impiden desde el ejercicio físico hasta lavar la ropa.

El COVID prolongado incluye una amplia gama de síntomas que van desde la confusión mental, fatiga, y tos hasta dificultad para respirar.
Y si bien no todos los problemas respiratorios están relacionados con los pulmones, en muchos casos los pulmones están afectados.
En este punto, en un artículo publicado por los especialistas en medicina pulmonar y cuidados críticos de la Universidad de Virginia, Jeffrey M. Sturek y Alexandra Kadl señalaron que “observar las funciones básicas de los pulmones y cómo pueden verse afectados por la enfermedad puede ayudar a aclarar lo que les espera a algunos pacientes después de una infección por COVID-19″.
Sobre la función pulmonar normal
Para empezar, vale saber que la función principal de los pulmones es llevar aire rico en oxígeno al cuerpo y expulsar el dióxido de carbono. Cuando el aire fluye hacia los pulmones, se acerca mucho a la sangre, donde el oxígeno se difunde hacia el cuerpo y el dióxido de carbono se difunde hacia afuera.
“Hay más de 20 divisiones en las vías respiratorias, desde la tráquea hasta los pequeños globos al final de las vías respiratorias, llamados alvéolos, que están en estrecho contacto con los vasos sanguíneos -explicaron los expertos-. Para cuando una molécula de oxígeno llega al final de las vías respiratorias, hay alrededor de 300 millones de estos pequeños alvéolos en los que podría terminar, con una superficie total de más de 100 metros cuadrados donde se produce el intercambio de gases”.
Y tras señalar que “hacer coincidir las tasas de ventilación y perfusión es fundamental para la función pulmonar básica”, los especialistas destacaron que “el daño en cualquier parte de las vías respiratorias puede provocar dificultad para respirar de varias maneras”.
1- Obstrucción: disminución del flujo de aire
Una forma de enfermedad pulmonar es la obstrucción del flujo de aire dentro y fuera del cuerpo.
Dos causas comunes de deficiencias como estas son la enfermedad pulmonar obstructiva crónica y el asma. “En estas enfermedades, las vías respiratorias se estrechan debido al daño causado por fumar, como es común en la EPOC, o a la inflamación alérgica, como es común en el asma. En cualquier caso, los pacientes experimentan dificultad para expulsar el aire de sus pulmones”, precisaron.

Los investigadores observaron una obstrucción continua del flujo de aire en algunos pacientes recuperados de COVID-19 .
2- Restricción: volumen pulmonar reducido
Otra forma de enfermedad pulmonar se conoce como restricción o dificultad para expandir los pulmones. La restricción disminuye el volumen de los pulmones y, en consecuencia, la cantidad de aire que pueden tomar.
“La restricción a menudo resulta de la formación de tejido cicatricial, también llamado fibrosis, en los pulmones debido a una lesión -detallaron los neumonólogos-. La fibrosis engrosa las paredes de los alvéolos, lo que dificulta el intercambio de gases con la sangre”.
Este tipo de cicatrización puede ocurrir en enfermedades pulmonares crónicas, como la fibrosis pulmonar idiopática, o como resultado de un daño pulmonar grave en una afección llamada síndrome de dificultad respiratoria aguda o SDRA.
El SDRA puede ser causado por lesiones que se originan en los pulmones, como la neumonía, o por una enfermedad grave en otros órganos, como la pancreatitis.
Según las estadísticas, alrededor del 25% de los pacientes que se recuperan del SDRA desarrollan una enfermedad pulmonar restrictiva.
Los investigadores también descubrieron que los pacientes que se recuperaron de COVID-19, especialmente aquellos que tenían una enfermedad grave, pueden desarrollar más tarde una enfermedad pulmonar restrictiva.
Asimismo, los pacientes con COVID-19 que requieren ventilación mecánica también pueden tener índices de recuperación similares a los que requieren un ventilador para otras afecciones.
3- Alteración de la perfusión: disminución del flujo sanguíneo
Finalmente, incluso cuando el flujo de aire y el volumen pulmonar no se ven afectados, los pulmones no pueden completar su función si se altera el flujo de sangre a los alvéolos, donde ocurre el intercambio de gases.
Se sabe que el COVID-19 está asociado con un mayor riesgo de coágulos de sangre. Y si “los coágulos de sangre viajan a los pulmones, pueden causar una embolia pulmonar potencialmente mortal que restringe el flujo de sangre a los pulmones -explicaron los médicos-. A largo plazo, los coágulos de sangre también pueden causar problemas crónicos con el flujo de sangre a los pulmones, una afección llamada hipertensión pulmonar tromboembólica crónica o HPTEC”.
Existe evidencia de que las infecciones graves por COVID-19 pueden dañar los vasos sanguíneos del pulmón directamente y afectar el flujo sanguíneo durante la recuperación.

El panorama a futuro
Entonces, se sabe que los pulmones pueden funcionar de manera menos óptima con cualquiera de estas disfunciones, y que el COVID-19 puede conducir a todas ellas.
De allí que para los médicos, hacer un seguimiento de cerca de los pacientes que se recuperaron de COVID-19, en particular de aquellos con síntomas persistentes, puede conducir a diagnósticos más rápidos de un COVID prolongado. Y por ende de un mejor tratamiento de los síntomas.
La experiencia de la pandemia da cuenta de que los casos graves de COVID-19 están asociados con tasas más altas de COVID prolongado. Otros factores de riesgo para el desarrollo de síntomas a largo plazo incluyen diabetes tipo 2 preexistente, y ciertos tipos de función inmunológica anormal.
Para los investigadores, el COVID prolongado es una oportunidad para estudiar los mecanismos subyacentes de cómo se desarrollan los diferentes tipos de afecciones relacionadas con los pulmones que resultan de la infección por COVID-19. Así como permite ahondar en cómo y por qué otras infecciones pueden provocar síntomas persistentes y, a veces, debilitantes para la persona y su calidad de vida.
Descubrir estos mecanismos permitiría a los investigadores desarrollar tratamientos específicos para acelerar la recuperación y hacer que más pacientes recuperen su capacidad pulmonar anterior a la pandemia.
COVID-19 Can Cause Lasting Lung Damage – 3 Ways Long COVID Patients’ Respiration Can Suffer
“I just can’t do what I used to anymore.”
As pulmonologists and critical care doctors treating patients with lung disease, we have heard many of our patients recovering from COVID-19 tell us this even months after their initial diagnosis. Though they may have survived the most life-threatening phase of their illness, they have yet to return to their pre-COVID-19 baseline, struggling with activities ranging from strenuous exercise to doing laundry.
These lingering effects, called long COVID, have affected as many as 1 in 5 American adults diagnosed with COVID-19. Long COVID includes a wide range of symptoms such as brain fog, fatigue, cough and shortness of breath. These symptoms can result from damage to or malfunctioning of multiple organ systems, and understanding the causes of long COVID is a special research focus of the Biden-Harris administration.
Not all breathing problems are related to the lungs, but in many cases the lungs are affected. Looking at the lungs’ basic functions and how they can be affected by disease may help clarify what is on the horizon for some patients after a COVID-19 infection.
Normal lung function
The main function of the lungs is to bring oxygen-rich air into the body and expel carbon dioxide. When air flows into the lungs, it is brought into close proximity with the blood, where oxygen diffuses into the body and carbon dioxide diffuses out.
This process, as simple as it sounds, requires an extraordinary coordination of air flow, or ventilation, and blood flow, or perfusion. There are over 20 divisions in your airway, starting at the main windpipe, or the trachea, all the way out to the little balloons at the end of the airway, called alveoli, that are in close contact with your blood vessels.
By the time a molecule of oxygen gets down to the end of the airway, there are about 300 million of these little alveoli it could end up in, with a total surface area of over 1,000 square feet (100 square meters) where gas exchange occurs.

Matching ventilation and perfusion rates is critical for basic lung function, and damage anywhere along the airway can lead to difficulty breathing in a number of ways.
Obstruction – decreased airflow
One form of lung disease is obstruction of airflow in and out of the body.
Two common causes of impairments like these are chronic obstructive pulmonary disease and asthma. In these diseases, the airways become narrowed because of either damage from smoking, as is common in COPD, or allergic inflammation, as is common in asthma. In either case, patients experience difficulty blowing air out of their lungs.
Researchers have observed ongoing airflow obstruction in some patients who have recovered from COVID-19. This condition is typically treated with inhalers that deliver medications that open up the airways. Such treatments may also be helpful while recovering from COVID-19.
Restriction – reduced lung volume
Another form of lung disease is referred to as restriction, or difficulty expanding the lungs. Restriction decreases the volume of the lungs and, subsequently, the amount of air they can take in. Restriction often results from the formation of scar tissue, also called fibrosis, in the lungs due to injury.
Fibrosis thickens the walls of the alveoli, which makes gas exchange with the blood more difficult. This type of scarring can occur in chronic lung diseases, such as idiopathic pulmonary fibrosis, or as a result of severe lung damage in a condition called acute respiratory distress syndrome, or ARDS.
ARDS can be caused by injuries originating in the lungs, like pneumonia, or severe disease in other organs, like pancreatitis. Around 25% of patients who recover from ARDS go on to develop restrictive lung disease.
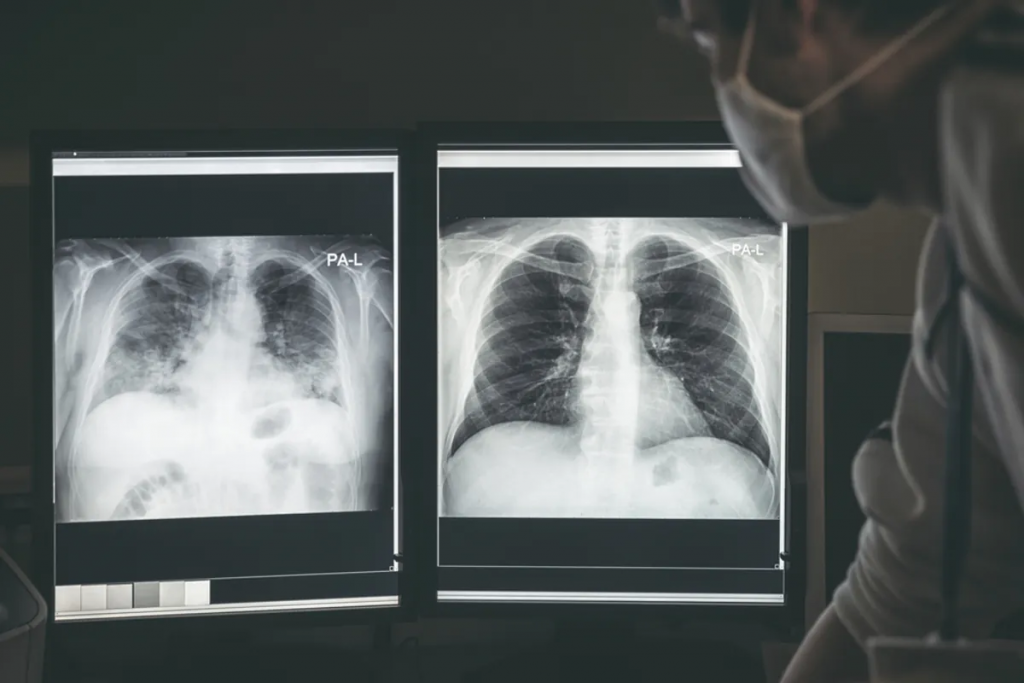
Researchers have also found that patients who have recovered from COVID-19, especially those who had severe disease, can later develop restrictive lung disease. COVID-19 patients who require a ventilator may also have recovery rates similar to those who require a ventilator for other conditions. Long-term recovery of lung function in these patients is still unknown. Drugs treating fibrotic lung disease after COVID-19 are currently undergoing clinical trials.
Impaired perfusion – decreased blood flow
Finally, even when air flow and lung volume are unaffected, the lungs cannot complete their function if blood flow to the alveoli, where gas exchange occurs, is impaired.
COVID-19 is associated with an increased risk for blood clots. If blood clots travel to the lungs, they can cause a life-threatening pulmonary embolism that restricts blood flow to the lungs.
In the long term, blood clots can also cause chronic problems with blood flow to the lungs, a condition called chronic thromboembolic pulmonary hypertension, or CTEPH. Only 0.5% to 3% of patients who develop a pulmonary embolism for reasons other than COVID-19 go on to develop this chronic problem. However, there is evidence that severe COVID-19 infections can damage the blood vessels of the lung directly and impair blood flow during recovery.
What’s next?
Lungs can work less optimally in these three general ways, and COVID-19 can lead to all of them. Researchers and clinicians are still figuring out ways to best treat the long-term lung damage seen in long COVID.
For clinicians, closely following up with patients who have recovered from COVID-19, particularly those with persistent symptoms, can lead to quicker diagnoses of long COVID. Severe cases of COVID-19 are associated with higher rates of long COVID. Other risk factors for development of long COVID include preexisting Type 2 diabetes, presence of virus particles in the blood after the initial infection and certain types of abnormal immune function.
For researchers, long COVID is an opportunity to study the underlying mechanisms of how different types of lung-related conditions that result from COVID-19 infection develop. Uncovering these mechanisms would allow researchers to develop targeted treatments to speed recovery and get more patients feeling and breathing like their pre-pandemic selves once again.
In the meantime, everyone can stay up to date on recommended vaccinations and use preventive measures such as good hand hygiene and masking when appropriate.The Conversation
Jeffrey M. Sturek, Assistant Professor of Medicine, University of Virginia and Alexandra Kadl, Assistant Professor of Medicine and Pharmacology, University of Virginia
www.iflscience.com/
This article is republished from The Conversation under a Creative Commons license.

 (1) (2).jpg)


Debe estar conectado para enviar un comentario.